Симптомы печеночной недостаточности
Общая характеристика
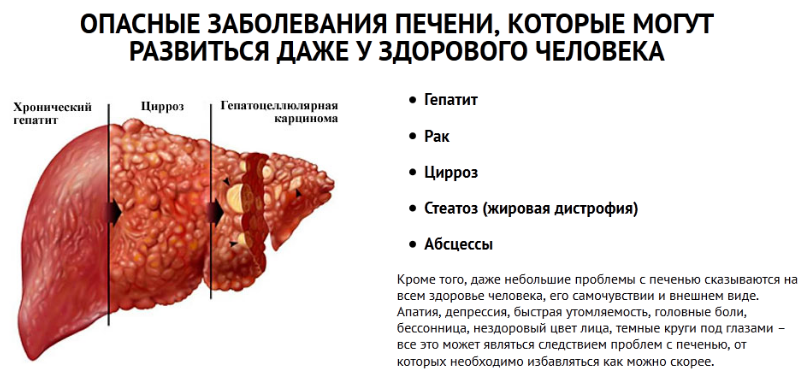
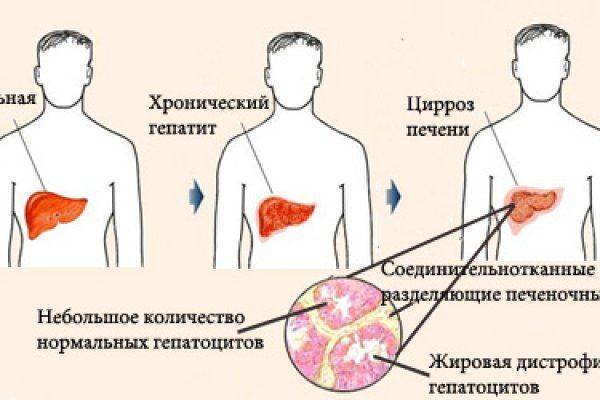
Печеночная недостаточность представляет собой клинический синдром, наступающий при частичной дисфункции печени, а именно, потере органом способености полноценно восстанавливаться и участвовать в обмене веществ.
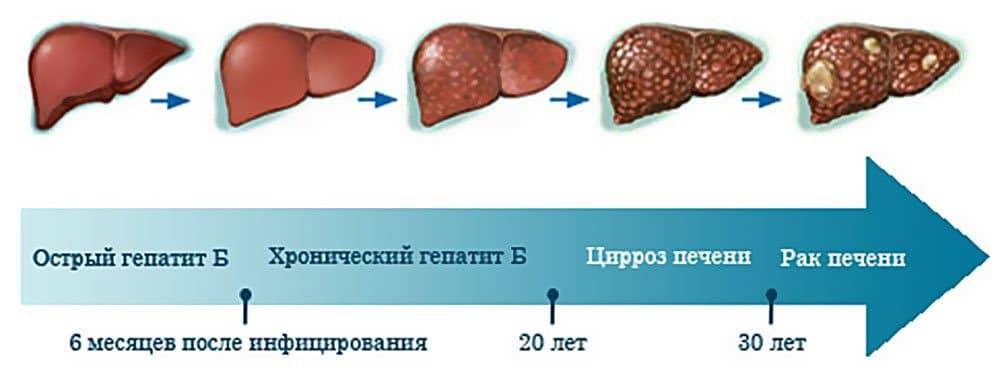
Интересно, но классификация этого синдрома как особого заболевания стала возможной только в последние годы. Ранее, еще в середине прошлого века, печеночную недостаточность ошибочно относили к самым распространенным патологическим процессам, таким как интоксикация, сердечно-сосудистая или легочная недостаточность. Подобная диагностика была обусловлена схожестью симптомов этих заболеваний и неспособностью медицины до недавнего времени выявить характерные черты печеночного синдрома.
Причины
Факторы развития печеночной недостаточности довольно разнообразны. К ним относятся:
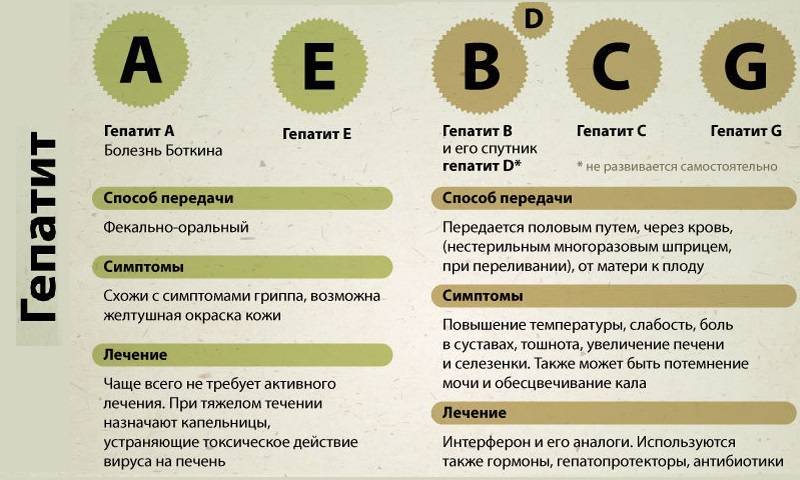
- инфекционные и паразитирующие заболевания (в особенности гепатиты В, С и Е. В редких случаях к печеночной недостаточности могут привести герпес, аденовирус, желтая лихорадка и туберкулез. Частным примером паразитирующего заболевания является эхинококк);
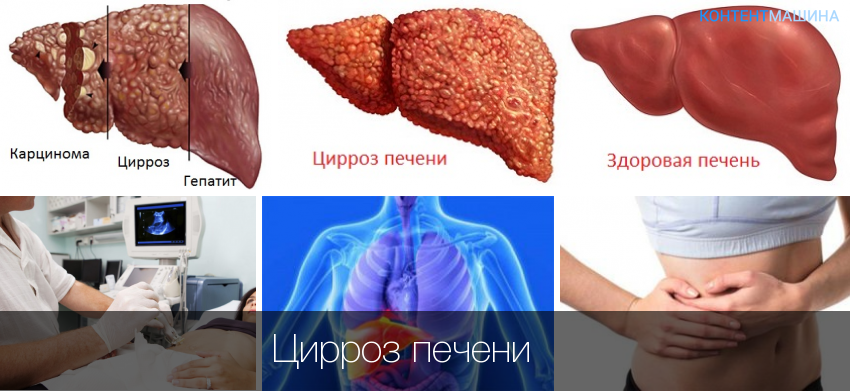
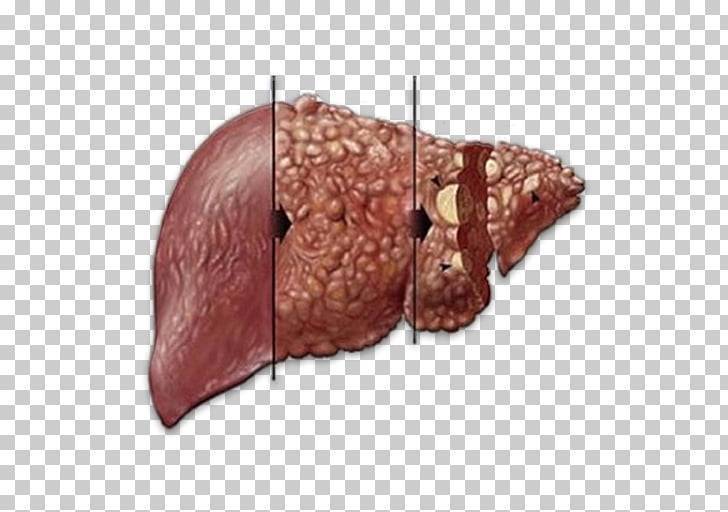
- хронические заболевания печени (цирроз) и других органов (нарушение функциональности сердечно-сосудистой и эндокринной систем);
- интоксикация лекарственными средствами (в первую очередь антибиотиками), алкоголем и ядовитыми грибами;
- закупорка желчных протоков, вызывающая ряд патологических процессов в клетках печени (желчную гипертензию и, как следствие, нарушение кровообращения и обмена кислорода);
- различные травмы, ожоги и шоковые ситуации.
Вне зависимости от факторов развития печеночной недостаточности, синдром проявляется однообразно и к тому же быстро прогрессирует, поскольку клетки органа крайне восприимчивы к нехватке кислорода.
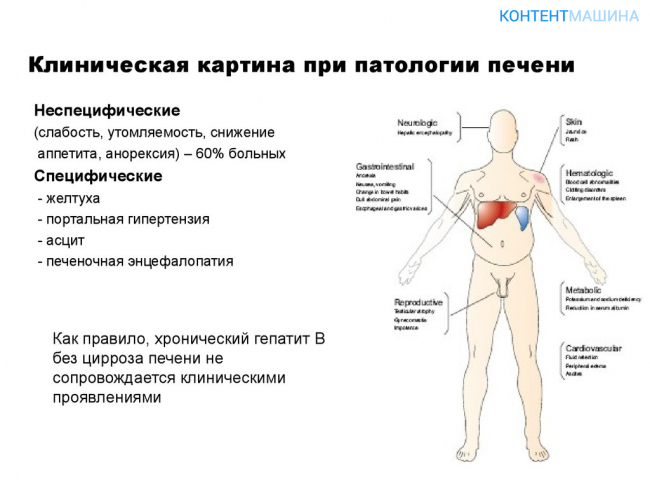
Симптомы
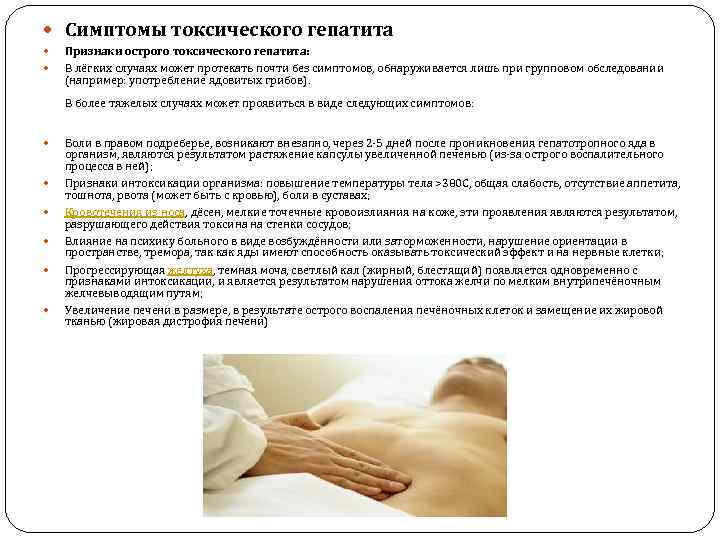
Характер печеночной недостаточности, главным образом, определяется двумя патологическими процессами: синдромом холестаза и некрозом печеночной ткани.
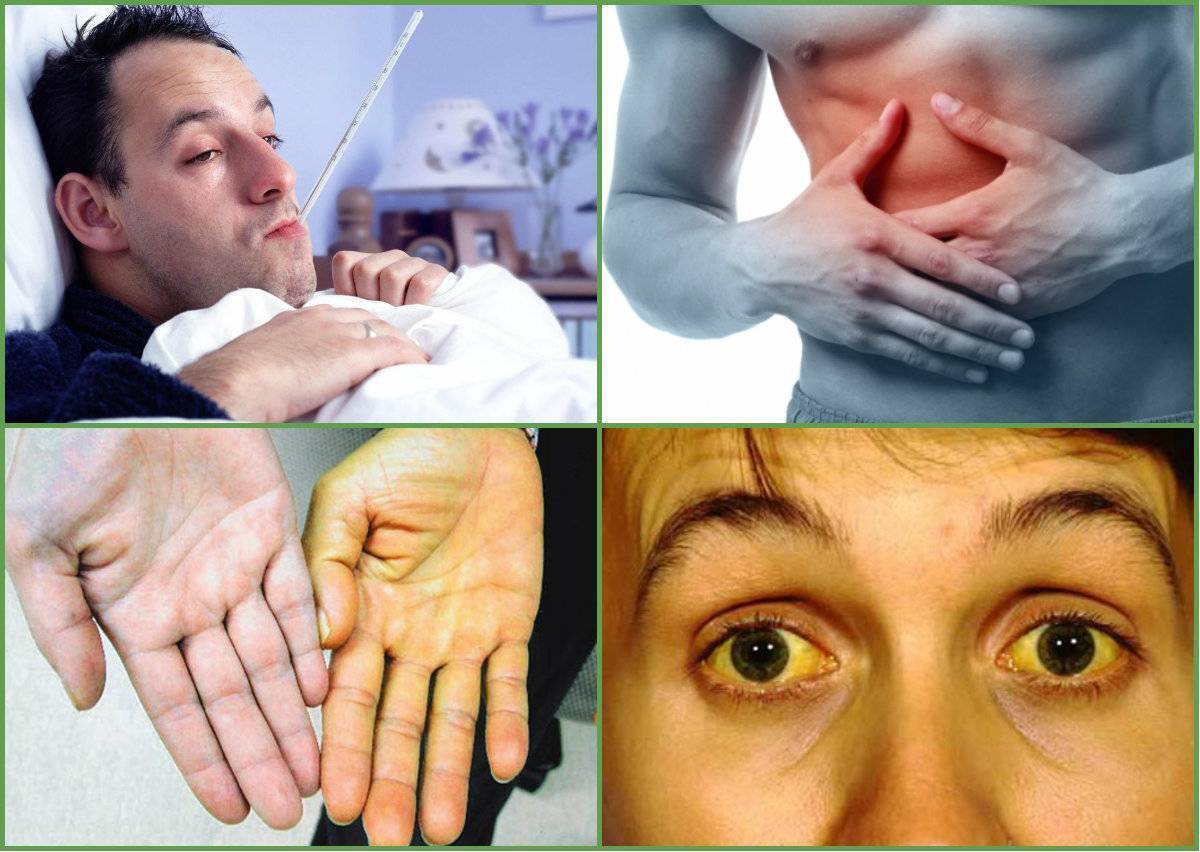
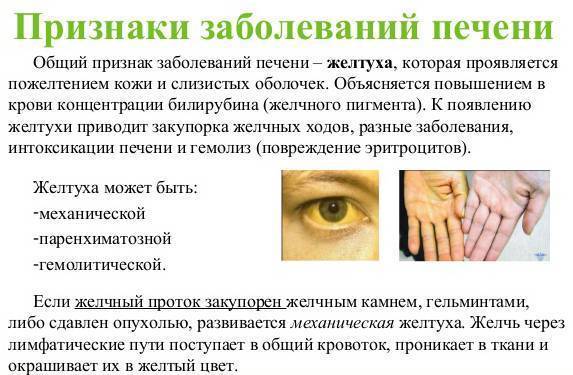
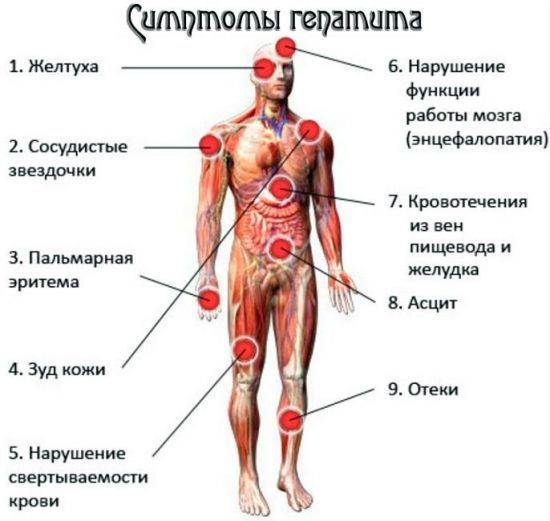
В первом случае из-за обструкции желчных протоков и, следовательно, прекращения нормального выведения желчи возникает желтуха. Она является наиболее характерным и заметным проявлением заболевания печени и может носить острую и хроническую форму. Степень выраженности желтухи может различаться от яркой пигментации до практически незаметного вида.
Во втором случае запускается большее количество опасных процессов. Печеночно-клеточная недостаточность приводит не только к лихорадке, но и к различным нарушениям сердечно-сосудистой системы (изменению кровообращения, тахикардии, гипертензии и гипотензии) и работы ЖКТ (обесцвеченный стул).
Помимо этого, острому и хроническому некрозу печени по отдельности сопутствуют свои заболевания и расстройства. Острый некроз вызывает частичную дисфункцию легких (отек легких), которая наступает в связи с попаданием крови в альвеолы; а также нарушения работы почек и нервной системы (притупление сознания, тошнота, вялость или гипервозбудимость).
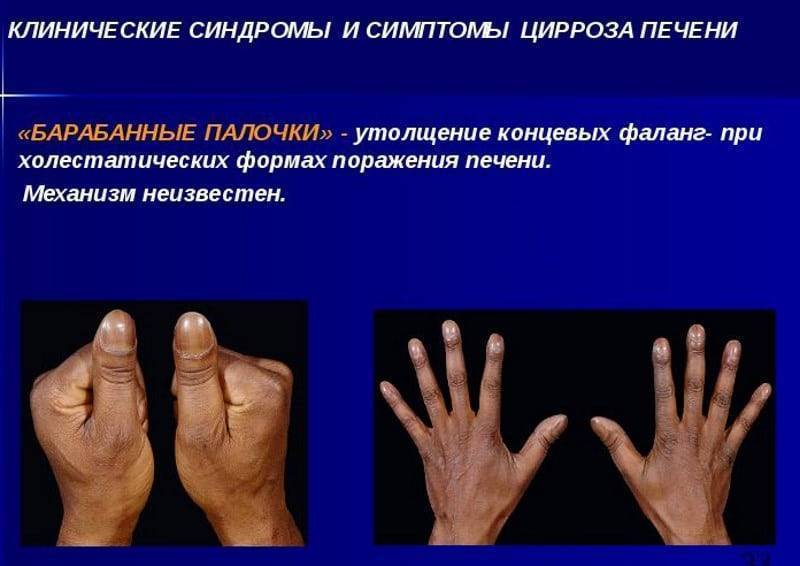
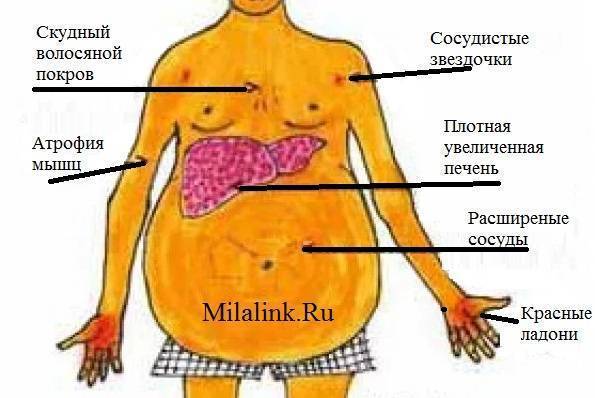
Для хронического некроза характерна портальная гипертензия и асцит (пропотевание жидкости в брюшную полость). Более того, у больных этих синдромом наблюдаются поверхностные, ярко выраженные венозные сплетения и сосудистые звездочки и анемия.
Как видно из сказанного, печеночная недостаточность запускает большое количество патологических процессов. К сожалению, все эти многочисленные изменения обусловлены особым положением печени в организме человека – ее теснейшим взаимодействием с другими органами и системами
Поэтому очень важно сохранять свою печень здоровой!
Печеночная недостаточность – лечение
Лечение печеночных недостаточностей включает в себя назначение охранительного режима (полностью исключаются стрессы, перенапряжение, переутомление и т.д.), назначение строжайшей диеты, коррекция образа жизни и медикаментозную терапию развившихся осложнений.
Справочно
Также важно выявить и устранить (или перевести в стадию компенсации) основное заболевание, ставшее причиной развития поражения печени.. В связи с нарушением всех печеночных функций, медикаментозное лечение назначается крайне аккуратно
Все препараты применяются строго по жизненным показаниям. Самостоятельное лечение, дополнение терапии народными рецептами и т.д. категорически запрещены
 В связи с нарушением всех печеночных функций, медикаментозное лечение назначается крайне аккуратно. Все препараты применяются строго по жизненным показаниям. Самостоятельное лечение, дополнение терапии народными рецептами и т.д. категорически запрещены.
В связи с нарушением всех печеночных функций, медикаментозное лечение назначается крайне аккуратно. Все препараты применяются строго по жизненным показаниям. Самостоятельное лечение, дополнение терапии народными рецептами и т.д. категорически запрещены.
Диеты при печеночных недостаточностях являются важным этапом лечения. Пациентам рекомендовано полное исключение белковой пищи из рациона или резкое ограничение ее употребления (зависит от тяжести состояния больного).
Также пациентам проводят регулярные промывания кишечника, назначают антибиотики (через клизмы или через зонд) с целью угнетения роста кишечной микрофлоры, проводят коррекцию нарушений свертывания крови, назначают витамин К, энтеросорбенты, проводят коррекцию нарушений диуреза, нарушений кислотно-основных состояний крови, назначают витаминные препараты и т.д.
Справочно. Подача кислорода осуществляется при помощи носового зонда или маски.
С целью обезвреживания аммиака применяют L-глутамин. Дополнительно назначают препараты кардиотоников, гепатопротекторные средства, противосудорожные препараты, глюкокортикоидные гормоны, проводят плазмаферез, диализ и гемосорбцию.
При отсутствии эффекта от медикаментозной терапии может потребоваться проведение трансплантации печени.
Сколько живут люди с раком печени?
Отсутствие проявлений внешних признаков на начальных этапах снижает пятилетнюю выживаемость. Часто болезнь диагностируется слишком поздно, при наличии уже нескольких опухолей.
Показатель полного выздоровления снижается по мере приближения к последней, четвертой стадии. На начальных этапах пятилетняя выживаемость тридцать один процент. Однако как только рак распространился на другие органы выживаемость в течение 5 лет и более снижается до 3 процентов. Доступные методы лечения влияют на продолжительность жизни больного.
Смерть обычно происходит от печеночной недостаточности или кровотечений.
Читайте далее:

Рак печени на фоне цирроза печени: в чем разница и сходство
Рак печени у детей: симптомы, лечение и прогноз
Сколько живут с раком печени: причины, симптомы, лечение и прогноз
Рак легких с метастазами в печень: сколько живут люди, прогнозы, симптомы и лечение
Рак печени 4 стадии: симптомы во время болезни и перед смертью, лечение, продолжительность жизни
Где можно сдать кровь для обследования печени?
Провести исследование крови можно в любом медицинском учреждении по направлению лечащего врача, или по собственному желанию в частной лаборатории.
Преимущества и недостатки гос.учреждений и частных медицинских лабораторий
Государственная клиника:
| Преимущества | Недостатки |
| Умеренная стоимость анализов | Задержки с результатами |
| Находятся в любом населенном пункте | Недоступны некоторые из видов анализов |
| Недоступны некоторые из видов анализов | Возможность недостоверности анализов |
| _____ | Часто – несовременное оборудование |
Частная лаборатория:
| Преимущества | Недостатки |
| Скорость проведения тестов | Высокая стоимость анализов |
| Отсутствие необходимости нахождения в живой очереди | Возможная некомпетентность врача |
| Современное оборудование | Назначение анализов ради денежной выгоды |
| Доступен более широкий список анализов | Доступны не во всех населенных пунктах |
Предрасполагающие факторы
Причины отказа печени довольно разнообразны, однако их нужно знать для быстрого определения лечебной тактики. Это может быть инфекционное поражение железы или других органов, влияние экзогенных токсических факторов (алкоголя, лекарств) или декомпенсация сердечно-сосудистой системы.
Инфекции

Печень постепенно замещается соединительной тканью, из-за чего утрачивает возможность выполнять физиологические функции. Наибольший риск отказа органа имеет человеческий организм, когда вирусный гепатит протекает на фоне злоупотребления алкоголем или приема гепатотоксических лекарств.
Кроме того, причиной болезни может стать заражение адено-, цитомегаловирусами, Эпштейн-Барр или герпеса.
Гепатотоксические вещества
Следующий фактор, из-за которого может отказать печень это экзогенный токсин. В эту группу причин следует отнести алкоголизм и медикаментозное поражение органа. Сколько проживет пациент в данном случае, зависит от длительности злоупотребления и ежедневного выпиваемого объема спиртных напитков. Последние в процессе распада выделяют токсические вещества, которые приводят к гибели железы.
Помимо разрушающего действия алкоголя на гепатоциты (печеночные клетки) токсическое влияние оказывают:
- лекарственные средства (седативные, антибактериальные, нестероидные противовоспалительные и анальгетические препараты);
- яд бледной поганки;
- химические соединения, с которыми человек контактирует на производстве.
При приеме гепатотоксичных медикаментов требуется строгий контроль врача над дозами и длительностью терапевтического курса.
Сопутствующие болезни
Выраженная печеночная дисфункция вплоть до полного отказа может развиваться вследствие прогрессирования сопутствующих заболеваний
Среди болезней стоит акцентировать внимание на:
- нарушении местного кровотока;
- хронической кардиальной недостаточности;
- лимфоме, при которой наблюдается выраженная инфильтрация железы опухолевыми клетками;
- массивном кровотечении;
- синдроме Бадда-Киари;
- раке легких и поджелудочной железы с метастазами в печень;
- системных аутоиммунных заболеваниях;
- нарушениях электролитного состава крови на фоне профузной рвоты, диареи.
Патология печени
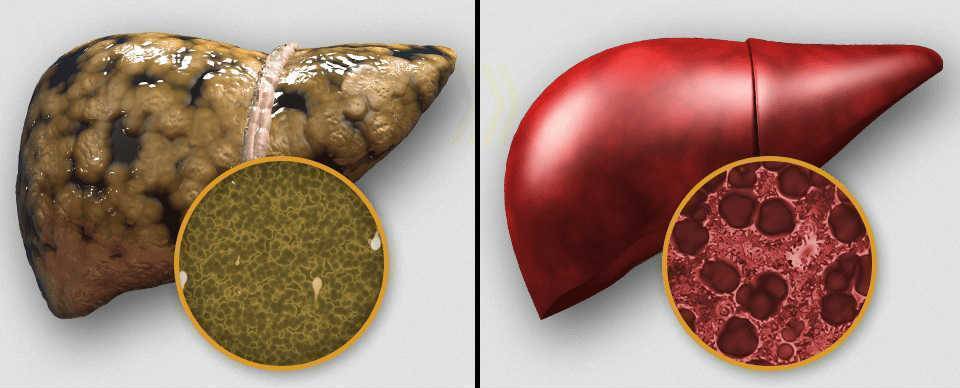
Следующий фактор, который длительное время может оставаться незамеченным это заболевания печени. К их числу следует отнести жировую дистрофию железы, сосудистый тромбоз, рак, аутоиммунный процесс, ферментативную недостаточность или гепатит. Болезни могут находиться в хронической стадии, периодически проявляясь признаками обострения.
Вялотекущий патологический процесс (онкология, воспаление, цирроз) способствует тому, чтобы в скором времени отказала печень. Кроме того, причиной декомпенсации работы железы может стать предшествующее хирургическое вмешательство, в ходе которого была удалена часть органа.
Повышение давления в гепатобилиарном тракте последствие обтурации желчевыделительных путей конкрементами. Таким образом, в протоках и венах печени нарастает гипертензия, нарушается кровоток, наблюдается застой, и развиваются дистрофические процессы.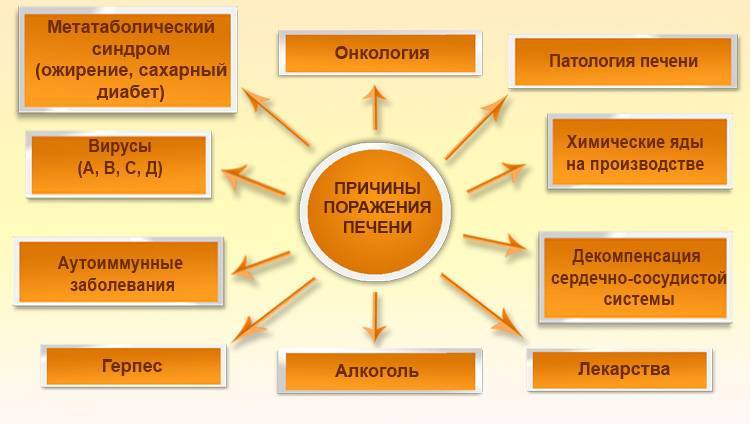
Печеночные синдромы
При описаниях болезней печени принято многие их проявления объединять в группы (синдромы). Из них, как из конструктора, можно сложить картину тех или иных печеночных недугов.
Цитолитический синдром
Он развивается вследствие повреждений клеток печени (гепатоцитов), в первую очередь, их стенок и мембран клеточных структур. Это ведет к увеличению проникновения в гепатоциты различных веществ, что может смениться и отмиранием клеток. К цитолизу могут приводить вирусные, лекарственные, токсические повреждения, голодание. Гепатиты, цирроз, опухоли печени сопровождаются цитолитическим синдромом.
Лабораторные критерии данного синдрома – повышение трансаминаз крови:
- АлАТ, АсАТ (больше 31 г/л для женщин и 41 г/л для мужчин) (ЛДГ (больше 250 Ед/л)
- билирубина (за счет прямого)
- повышение железа в сыворотке крови (26 мкмоль/л у женщин и 28, 3 мкмоль/л у мужчин).
Активность цитолиза описывается коэффициентом Де Ритиса (отношением АлАТ к АсАТ). Его норма 1,2-1,4. При коэффициенте более 1,4 имеются тяжелые поражения печеночных клеток (хронический гепатит с высокой активностью, опухоль или цирроз).
Мезенхимально-воспалительный синдром
Мезенхимально-воспалительный синдром дает представление об активности печеночного иммунного воспаления. Клиническими проявлениями синдрома становятся повышение температуры, боли в суставах, увеличение лимфоузлов и их болезненность, увеличение селезенки, поражения сосудов кожи и легких.
Лабораторные показатели меняются следующим образом:
- снижается общий белок крови (ниже 65 г/л)
- увеличиваются гаммаглобулины сыворотки (>20%)
- тимоловая проба превышает 4 ед
- неспецифические маркеры воспаления (серомукоид >0,24 ед, С-реактивный белок >6 мг/л)
- повышаются в крови специфические антитела к ДНК, а также фракции иммуноглобулинов.
- При этом повышение Ig A характерно для алкогольных поражений печени
- Ig M – для первичного билиарного цирроза
- Ig G – для активного хронического гепатита
- в анализе крови из пальца ускоряется СОЭ (выше 20 мм/час у женщин и выше 10 мм/час у мужчин).
Синдром холестаза
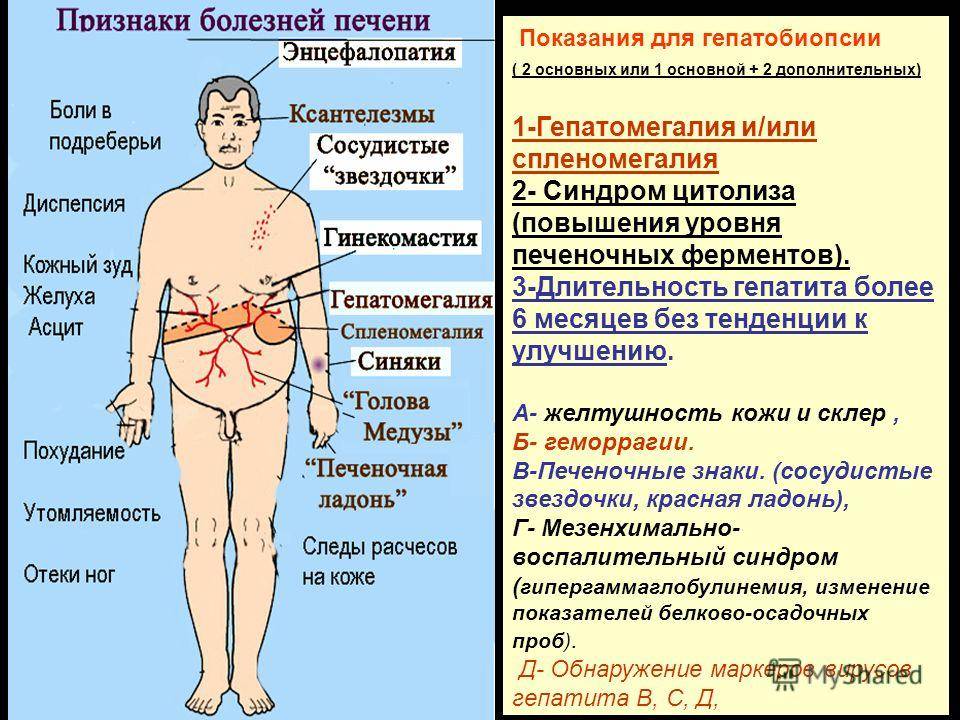
Он свидетельствует о застое желчи во внтурипеченочных (первичный) или внепеченочных (вторичный) желчных ходах. Проявляется синдром желтухой с зеленоватым оттенком, кожным зудом, образованием плоских желтых бляшек на веках (ксантелазм), потемнением мочи, осветлением кала, пигментацией кожи. В биохимии крови повышается щелочная фосфатаза (>830 нмоль/л), гаммаглутаминтранспептидазы (ГГТП), холестерина (выше 5, 8ммоль/л), билирубина (за счет непрямого). В моче растет количество желчных пигментов (уробилиногена), в кале падает или исчезает стеркобилин.
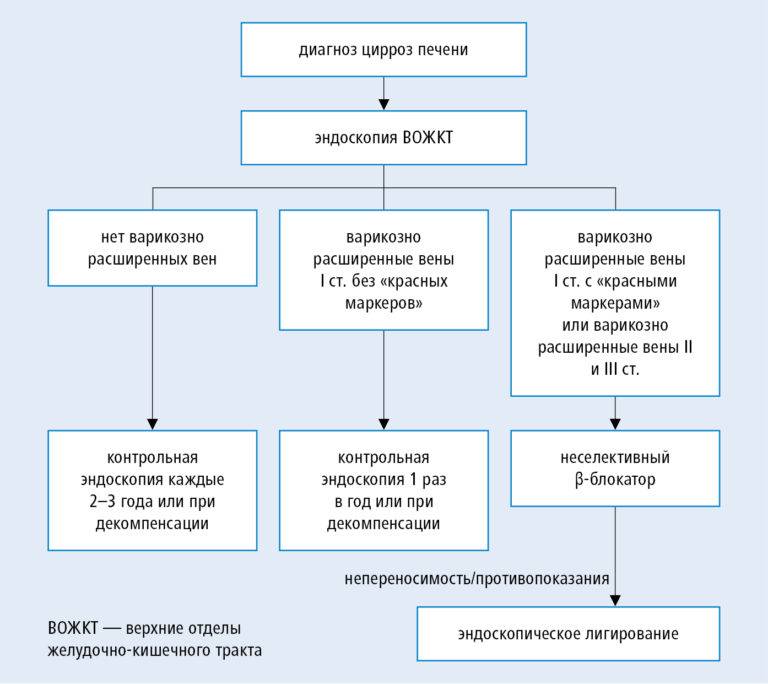
Синдром портальной гипертензии
Он характерен при циррозе или опухолях печени, как результат нарушения кровотока в воротной вене. Также к нему могут приводить токсические поражения печени, хронические гепатиты, паразитарные поражения и сосудистые патологии. Портальная гипертензия проходит 4 стадии.
- Начальная проявляется расстройствами аппетита, вздутием живота, болями в надчревье и правом подреберье,неустойчивым стулом.
- Умеренная гипертензия дает увеличение селезенки, начальные проявления варикозного расширения вен пищевода.
- Выраженная присоединяет к себе накопление жидкости в брюшной полости (асцит), отеки, синяки на коже.
- Осложненная утяжеляется кровотечениями из пищевода и желудка, нарушениями в работе желудка, кишечника, почек.
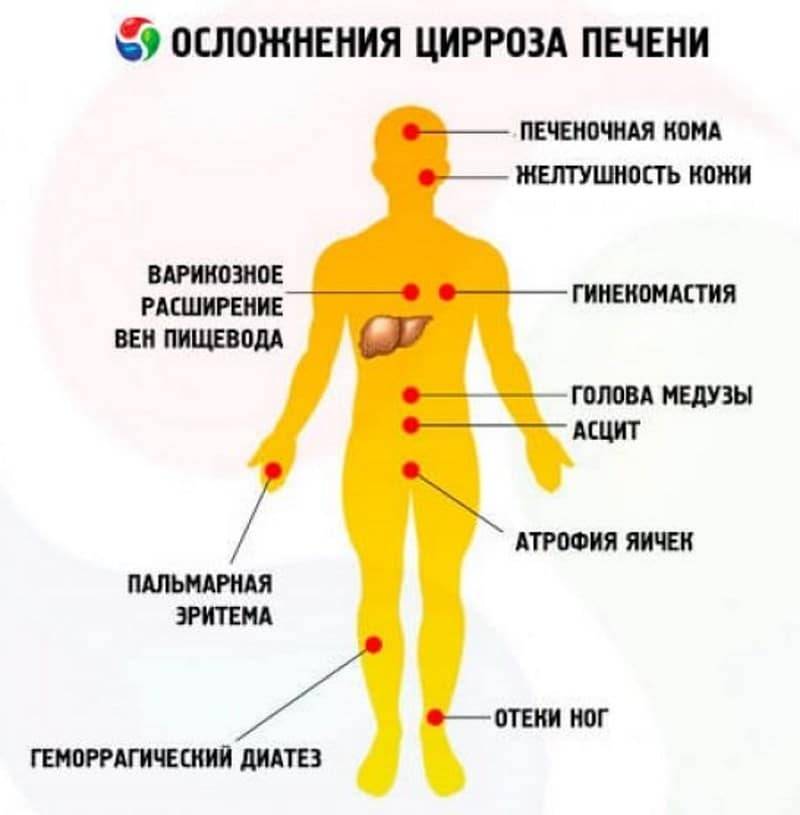
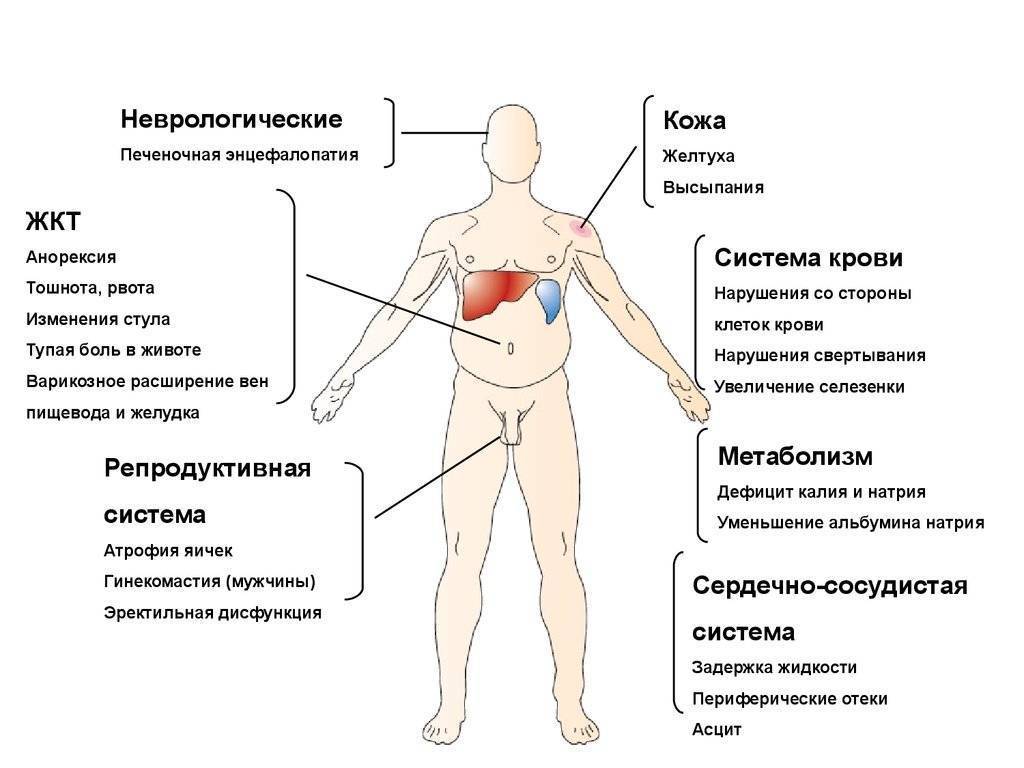
Синдром печеночно-клеточной недостаточности
Он характеризуется дистрофией или замещением соединительной тканью печеночных клеток, падением всех печеночных функций. В клинике этого синдрома появляются:
- повышение температуры
- похудание
- желтуха
- синяки на коже
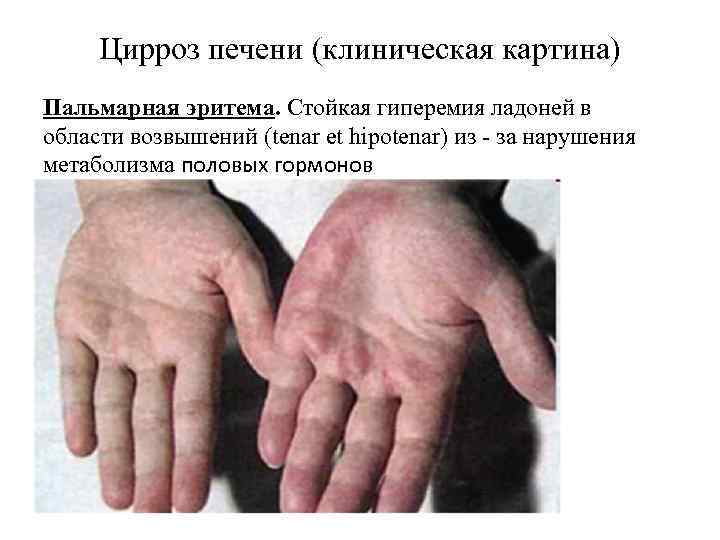
- красные ладони
- лакированный малиновый язык
- сосудистые звездочки на груди и животе.
- из-за изменения обмена половых гормонов у женщин появляется избыточное оволосение, нарушения менструального цикла, атрофия молочных желез, инволюция матки
- мужчины страдают гинекомастией, атрофиями яичек, расстройствами либидо
В крови снижается белок за счет падения альбуминов, протромбин (ПТИ<90%), падают факторы свертываемости, холестерин, растут билирубин (за счет прямого), АлАТ, АсАТ, печеночные ферменты.
Диагностика
На латентной стадии крайне сложно поставить правильный диагноз. Но по мере прогрессирования печеночной недостаточности даже обычного физикального осмотра, теста на рефлексы, определения уровня АЛТ и АСТ в крови будет достаточно для подтверждения наличия данной патологии.
Чтобы выстроить схему терапии и определить дальнейшие прогнозы, необходимо провести:
- Протеинограмму. При ПН снижаются показатели общего белка и альбумина.
- Биохимическое исследование крови показывает снижение уровня мочевой кислоты и повышение креатинфосфокиназы. При параллельном развитии почечной недостаточности наблюдается повышение уровня креатинина и калия в крови.
- Коагулограмму, в которой фиксируется снижение показателей всех факторов свертываемости. Показатель фибриногена Б при подтверждении диагноза колеблется в диапазоне от 1 до 4 плюсов.
- ЭЭГ. На электроэнцефалограмме отмечается повышение амплитуды и уменьшение частоты волн. Затем фиксируется появление трехфазных волн. В состоянии глубокой комы мозговая активность отсутствует полностью.
Обязательно выясняются причины ПН, для чего делают:
- анализы крови на маркеры гепатитов;
- исследование на герпетическую инфекцию;
- изучение толстой капли крови на наличие малярийных плазмодиев;
- бактериологическое исследование крови для исключения сепсиса.
Немаловажное значение имеет и сбор анамнеза, в том числе и семейного

Последствия отказа печени
Последствия отказа печени вытекают из функций этого органа. В печени происходит метаболизм сахаров, жиров и белков. Поэтому при отказе печени может развиться гипогликемия, то есть понижение уровня сахара в крови под допустимую норму. Это проявляется слабостью, прежде всего до обеда. Еще одним последствием отказа печени является снижение выработки желчи, из-за чего повышается уровень холестерина в крови. В случае нарушения дезинтоксикационной функции печени в крови накапливается токсичный аммиак, который повреждает, прежде всего, мозг. При отказе печени нарушается и синтез факторов свертываемости крови, что может привести к возникновению кровотечений. Печень также теряет способность абсорбировать некоторые вещества из крови, например, билирубин. Это проявляется желтухой. Если печень не забирает из крови гормоны андрогены, они перерабатываются в эстрогены – женские половые гормоны, которые у женщин ведут к нарушению менструального цикла, а у мужчин могут привести к увеличению молочных желез и нарушениям потенции. При отказе печени также часто развивается портальная гипертензия, то есть повышается давление в воротной вене. Из-за этого в воротной вене застаивается кровь, и начинают расширяться уже существующие и образовываться дополнительные венки, по которым кровь может обтекать печень. Это проявляется нарушениями пищеварения и всасывания питательных веществ, частым образованием язв в органах пищеварительной системы и застоем крови в селезенке с последующим развитием анемии.
Диагностика и лечение отказа печени
Из диагностических методов самое большое значение имеют лабораторные исследования. В крови проверяется концентрация билирубина (желчного пигмента) и альбуминов – основных белков крови, которые имеют ключевое значение при оценке состояния больного. Также проводится ультразвуковое исследование, компьютерная томография или магнитно-резонансная томография брюшной полости. Для оценки функции мозга проводится ЭЭГ, при которой с поверхности головы снимаются вырабатываемые мозгом электрические сигналы. Лечение направлено на подавление вышеописанных признаков. Шансы пациента на выживание значительно увеличивает трансплантация печени. В прогнозировании успешности лечения самую большую роль играет степень энцефалопатии. Если повреждение мозга значительное, шансы на продолжительную жизнь очень низки. Отказ печени – это, без сомнения, очень серьезное состояние, поэтому лучше сделать все возможное для предотвращения его возникновения.
Некроз печени обуславливается гибелью клеток в живом органе. Некротизированные ткани со временем отторгаются или поддаются гнойному расплавлению с последующим образованием рубцовой ткани.
Основные стадии развития состоят из некробиоза – процесса отмирания клетки, и собственно некроза или аутолиза – распада погибшего гепатоцита. Изменения могут охватывать как часть клетки с последующим ее отторжением (фокальный некроз) так и всю клетку.
Некроз печени может развиваться из-за травмы, воздействия токсинов и в результате тяжелых заболеваний органа. Причиной его возникновения могут послужить как острые отравления грибами, так и хронические интоксикации тяжелыми металлами, наркотиками, радиация. Спровоцировать его развитие может и нарушение кровоснабжения железы: тромб или сдавливание опухолью крупных сосудов, хирургические и диагностические операции.
Отказом печени еще называют печеночную недостаточность в стадии декомпенсации. Это тяжелая патология, которая характеризуется нарушением всех функций органа, возникших на фоне ряда заболеваний. Состояние проявляется нарастанием интоксикации организма больного, расстройствами всех обменных процессов и дисфункцией центральной нервной системы (ЦНС). Яркость клинической картины зависит от того, какое заболевание стало причиной отказа работы железы.
Печеночная недостаточность – симптомы у мужчин и женщин
Следует также отметить, что печень обладает большим запасом компенсаторных и регенераторных возможностей. В связи с этим, выраженные и специфические проявления нарушений печеночных функций развиваются после того, как погибнет более семидесяти-восьмидесяти процентов печеночных клеток.
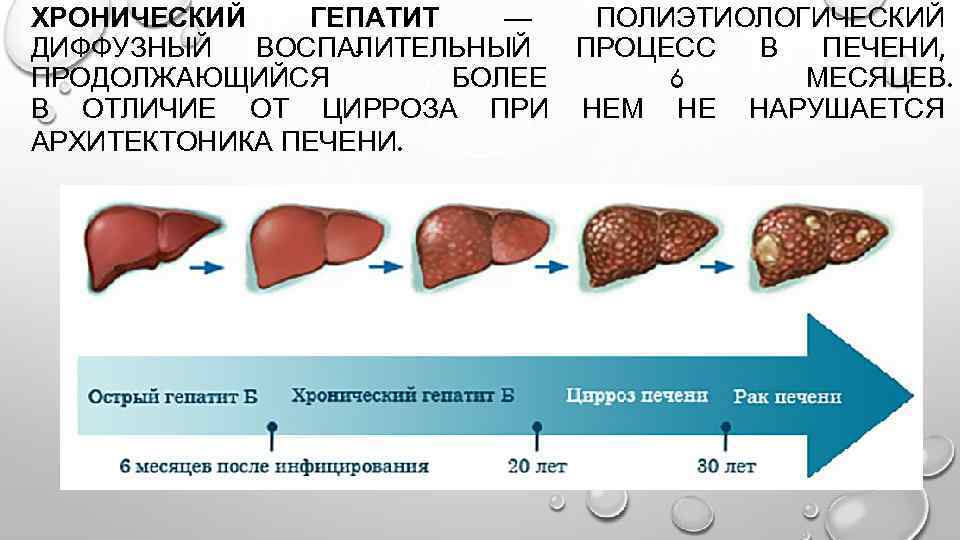
Внимание. При острых печеночных недостаточностях, как правило, происходит быстрое разрушение семидесяти-девяноста процентов клеток печени.. При хронических печеночных недостаточностях воспалительный процесс и некротическое поражение гепатоцитов может постепенно прогрессировать и длиться годами
При хронических печеночных недостаточностях воспалительный процесс и некротическое поражение гепатоцитов может постепенно прогрессировать и длиться годами.
В большинстве случаев, симптомы хронических нарушений почечных функций развиваются на фоне декомпенсированных печеночных циррозов.
На стадии массивных воспалительно-некротических поражений печеночных тканей заболевание может проявляться:
- прогрессирующей слабостью,
- отвращением к пище и полным отсутствием аппетита,
- постоянной сонливостью,
- вялостью,
- легкой заторможенностью,
- тошнотой и рвотой,
- постоянной лихорадочной симптоматикой, не купирующейся жаропонижающими средствами.
 Также, на данной стадии печеночных недостаточностей отмечается появление и постепенное прогрессирование желтушных окрашиваний кожных покровов, специфических печеночных запахов (сладковатые, приторные запахи изо рта), уменьшение печеночных размеров (за счет дистрофического поражения гепатоцитарных клеток), нарушения свертываемости крови, высокого уровня СОЭ и появление лейкоцитоза.
Также, на данной стадии печеночных недостаточностей отмечается появление и постепенное прогрессирование желтушных окрашиваний кожных покровов, специфических печеночных запахов (сладковатые, приторные запахи изо рта), уменьшение печеночных размеров (за счет дистрофического поражения гепатоцитарных клеток), нарушения свертываемости крови, высокого уровня СОЭ и появление лейкоцитоза.
У многих пациентов отмечается повышенная раздражительность, нарушения сна, перепады настроения, апатичность, приступы немотивированной мышечной слабости и т.д.
Внимание. Симптомы печеночной недостаточности у мужчин могут проявляться гинекомастией, снижением либидо, развитием импотенции.. Прогрессирование данной патологии сопровождается гемостатическими нарушениями, увеличением длительности кровотечения из ран, кровоточивостью десен, удлинением времени менструальных кровотечений и т.д
Прогрессирование данной патологии сопровождается гемостатическими нарушениями, увеличением длительности кровотечения из ран, кровоточивостью десен, удлинением времени менструальных кровотечений и т.д.
Важно. У пациентов с варикозными расширениями пищеводных вен возможны массивные кровотечения, часто заканчивающиеся летальным исходом.. Тяжелые нарушения белковых обменов сопровождается развитием массивных отеков
Также на поздних стадиях цирроза и печеночной недостаточности развивается асцит (состояние при котором происходит скопление жидкостей в брюшной полости)
Тяжелые нарушения белковых обменов сопровождается развитием массивных отеков. Также на поздних стадиях цирроза и печеночной недостаточности развивается асцит (состояние при котором происходит скопление жидкостей в брюшной полости).
На стадиях развития печеночных энцефалопатий отмечается развитие выраженной эмоциональной неустойчивоти (чередования приступов эйфории и аппатичности), обмороков, выраженных психических нарушений, речевых нарушений, постоянной зевоты, хлопающих треморов конечностей и языка, нарушения ориентации в пространстве.
В дальнейшем отмечается значительная спутанность сознания, дезориентация в пространстве и времени, бредовые припадки и т.д.
Справочно. На стадии начальной комы отмечается выраженное снижение рефлексов, появление симптома «плавающих глазных яблок», бред, тремор конечностей, появление непроизвольных мочеиспусканий и дефекаций, патологических рефлексов и т.д.
Стадия глубокой комы сопровождается полной потерей реакции на все раздражители, появление паралича сфинктеров и т.д.
Коэффициенты
В случае с некоторыми ферментами более точную информацию о состоянии пациента дает не точная концентрация, а изменение одной величины по отношению к другой. Так, например, отдельно уровень АлАТ указывает лишь на воспаление печени, а АсАТ — на воспаление печени или сердца. А вот их отношение уже дает более точную информацию о локализации воспаления, тяжести патологии и даже о природе болезни. Медики пользуются такими коэффициентами:
- Коэффициент де Ритиса — это отношение концентрации АсАТ к АлАТ в случае, когда по отдельности уровни этих ферментов выше нормы. Величина в пределах 0,8–1,7 отражает здоровое состояние, а 1,3 — это идеальный показатель. Спектр величин от 0,1 до 0,8 — это печеночная недостаточность, причем тяжесть ее протекания тем меньше, чем выше значение в указанном диапазоне. Если же коэффициент выше 2, то это признак сердечной недостаточности или алкогольного гепатита, при котором наблюдается целый букет болезней — от цирроза до тромбоза.
- Коэффициент Шмидта — это отношение суммы концентраций АсАТ и АлАТ на ГлДГ. При обтурационной желтухе его величина составляет около 5–15, при новообразованиях в печени — 10, а при остром инфекционном гепатите более 30.

Когда необходимо обследовать печень
В огромном перечне лабораторных анализов, предлагаемых современными лабораториями, самостоятельно достаточно сложно разобраться, как проверить печень. Даже если здоровье не беспокоит, начинать обследование лучше с консультации квалифицированного терапевта. Доктор подскажет, какие анализы нужно сдать для проверки в первую очередь, поможет расшифровать их результаты и посоветует, какая диагностика необходима для установления точной причины изменений.
Существуют симптомы, появление которых с большой степенью вероятности свидетельствует о возможном заболевании — анализы для проверки печени необходимы:
- При желтухе – изменения в работе органа сказываются на обмене гемоглобина. Красный кровяной пигмент, отвечающий за транспорт кислорода и углекислого газа в организме, разрушается в гепатоцитах и превращается в билирубин. Если течение этих процессов нарушается, то пигмент поступает в кровоток и окрашивает в желтый цвет кожи и видимые слизистые оболочки.
- При тяжести в правом подреберье, которая усиливается после еды, особенно после употребления алкоголя, жирной или острой пищи.
- При расстройстве стула – при патологии печени может затруднятся образование и отток желчи, что неизбежно приводит в запорам. Реже симптомом болезни может быть понос.
- При изменении окраски каловых масс и мочи – в случае, когда билирубин не может нормально синтезироваться в печени и выделяться в просвет кишечника, то кал обесцвечивается. При этом страдают почки и моча приобретает темный цвет («цвет пива»).
- Увеличение живота в размере – при этом на передней брюшной стенке может появляться венозный рисунок, который напоминает голову медузы.
- Появление аллергических реакций, которые плохо поддаются лечению антигистаминными препаратами.
Проверить состояние печени необходимо при жалобах на появление плотного коричневого налета и трещин на языке, зуда кожи.
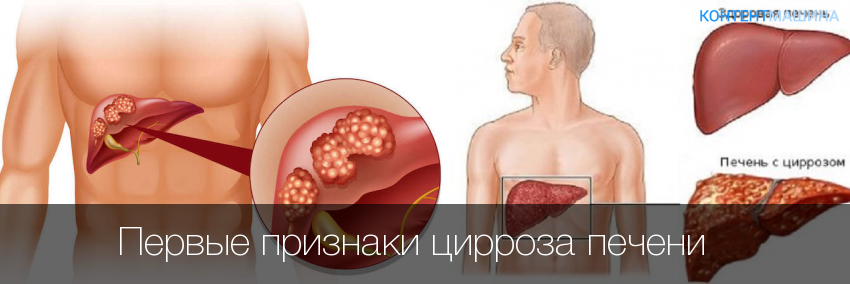
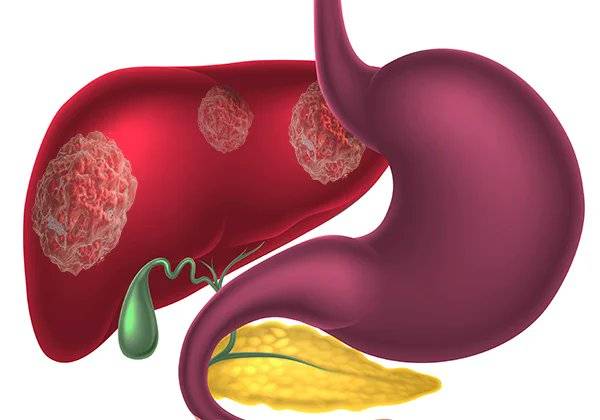
Стадии и виды рака печени
Виды злокачественных образований печени:
- Гепатоцеллюлярная карцинома. Известная, как гепатома. По данным исследований, семьдесят пять процентов случаев приходится на этот тип. Болезнь развивается в гепатоцитах. Гепатоцеллюлярная карцинома встречается чаще у людей, которые злоупотребляют спиртными напитками.
- Холангиокарцинома – рак желчных протоков, которые играют большую роль в пищеварении. 15% от всех типов рака печени.
- Печеночная ангиосаркома. Редкая форма, исходящая из кровеносных сосудов. Быстро прогрессирует, поэтому врачи часто диагностируют этот тип на поздней стадии.
- Гепатобластома – крайне редкий тип рака. Практически во всех случаях развивается у детей в возрасте до трех лет. При хирургическом вмешательстве с использованием химиотерапии вероятность выздоровления очень высока. Выживаемость составляет выше девяносто процентов.
- Метастазы рака. Опухоль распространяется с другого органа в печень.
Рак печени делится на четыре стадии:
- Проявления на первой стадии рака: опухоль образуется в печени, не затрагивая другие органы. На начальном этапе симптомы отсутствуют. Возможно легкое проявление слабости или дискомфорта в животе.
- Проявления на второй стадии: пациента мучают постоянные боли в животе, возникают проблемы со стулом. Проявления сонливости и усталости становятся заметнее. Виной этому наличие либо нескольких небольших образований, либо одного, которое достигло кровеносных сосудов.
- Проявления на третьей стадии: раковая опухоль затрагивает кровеносные сосуды, существует опасность вовлечения в процесс желчного пузыря. Пораженная область становится больше в размерах. Больного мучает постоянный дискомфорт, цвет кожи приобретает желтый оттенок, моча темнеет.
- Проявления на четвертой стадии рака печени: крайне тяжелое состояние больного. Больного мучает лихорадка до 39С. Часто – носовые кровотечения, асцит. Организм истощается, появляется анемия, бледность.
Медицинская практика
Медицинская статистика имеет много случаев благополучного лечения и избавления от тяжёлого состояния. Однако лучше слов за себя говорят сухие цифры. Наиболее плохой прогноз лечения у больных, которые вели нездоровый образ жизни, связанный с наркотиками и спиртным. Длительность жизни с дополнительными осложнениями довольно короткая. В случае продолжения употребления алкогольных напитков не идёт речи об увеличении времени жизни. Смертельный исход наступает неожиданно.
https://youtube.com/watch?v=5JmT6tLBVxg
https://youtube.com/watch?v=5JmT6tLBVxg
Смертельный исход с третьей и самой тяжёлой стадией цирроза находится в пределах 65−93%. Когда больной смог пережить воспаление брюшины, то вероятность рецидива перитонита в первые 6 месяцев 45%. Чем больше времени проходит, тем показатель становится выше и доходит до 75%. Самые распространённые причины смертельного исхода:
- Нарушается работа органов (отказали почки, печень). Во время комы смертельный исход случается в 100%. Когда терминальная форма осложнена присоединением онкологии, отказом внутренних органов, шансы на выздоровление мгновенно снижаются.
- Кровотечения внутренних органов. Летальный исход после первого кровотечения составляет приблизительно 35−50%. Если человек выживает, то может случиться рецидив и показатель смертности доходит до 75%.
Профилактика острой печёночной недостаточности
Острая печёночная недостаточность – это патологический комплекс симптомов, который развивается вследствие повреждения тканей печени и нарушения её функций.
Различают две формы печёночной недостаточности – острую и хроническую, а также три степени её протекания: компенсированную (начальную), декомпенсированную (выраженную) и дистрофическую (терминальную), в результате которой наступает печёночная кома.
Сссуществует также молниеносное (фульминантное) развитие печёночной недостаточности, при которой летальный исход составляет 50-80 %.
Причины печёночной недостаточности.
Симптомы печёночной недостаточности.
Выраженность симптомов и их течение зависят от остроты и характера поражения печени. Как правило, острая печёночная недостаточность развивается на протяжении нескольких часов или дней и выражается сонливостью, потерей трудоспособености и прогрессирующей слабостью, которая иногда сменяется возбуждением и адинамией. Также наблюдаются диспепсические расстройства – тошнота, понос, рвота, геморрагический диатез и др.
Длительное хроническое течение заболевания характеризуется признаками нарушения обмена веществ, отсутствием аппетита, землисто-серым оттенком кожи, эндокринными расстройствами, интоксикацией организма, лихорадкой, нарастанием отёков, поражениями кожи (эритема, сосудистые “звёздочки”), асцитом (скоплением жидкости в брюшной полости) и т.д.
На стадии развития печёночной комы наблюдаются уменьшение размеров печени, кожные кровоизлияния, нервно-психические нарушения (расстройства сна, замедление мышления, двигательное возбуждение, зрительные и слуховые галлюцинации).
Профилактика печёночной недостаточности.
Профилактические меры по предотвращению острой печёночной недостаточности сводятся к следующему:
– полному отказу от алкоголя, наркотических препаратов и курения;
– ограничению приёма лекарственных препаратов, способеных привести к развитию острой печёночной недостаточности (мочегонных, успокоительных, противосудорожных, обезболивающих, наркотических препаратов);
– сбалансированному и рациональному питанию (отказу от жареной, консервированной, солёной, копчёной пищи);
– здоровому образу жизни и умеренным физическим нагрузкам;
– своевременному лечению заболеваний, приводящим к острой печёночной недостаточности: гепатита, гастрита, панкреатита, холецистита, злокачественных опухолей и др., а также регулярный прием гепатопротекторов.
– регулярному медицинскому обследованию для установки диагноза на основе биохимических показателей;
– стационарному лечению на начальных стадиях патологического процесса в случае выявления печёночной недостаточности.
Рекомендуем:
Цирроз печени: признаки, лечение, сколько с ним живут,
Препараты нового поколения в терапии гепатита С,
Вирусный гепатит С: симптомы и признаки у женщин и мужчин,