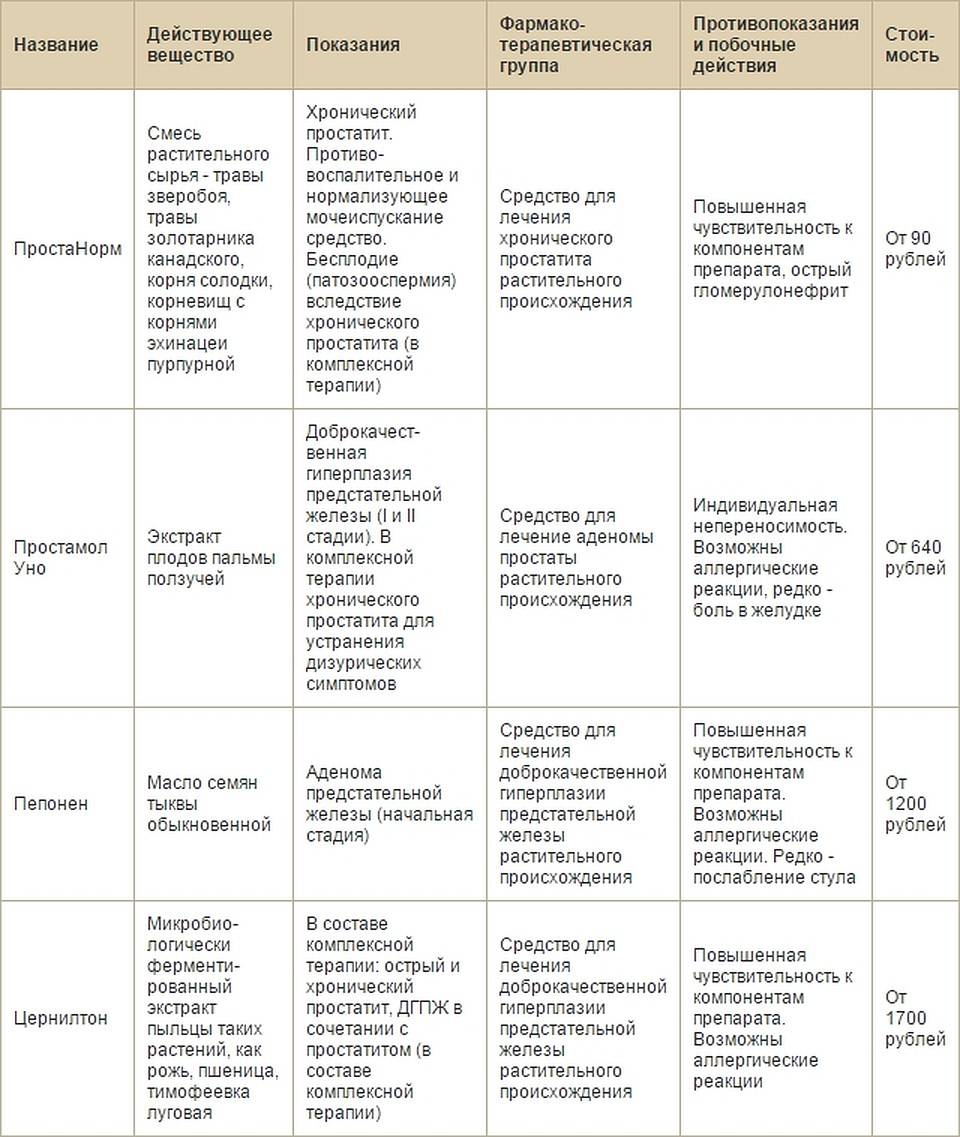
Народные способы терапии
Рекомендуется рассмотреть следующие народные рецепты. Вечером следует заварить 2 столовые ложки предварительно измельчённых листьев мяты, добавить нужно 250 мл воды. Их стоит настоять, на утро процедить и поделить на три приёма. Выпить их необходимо в течение суток. Курс лечения не меньше двух недель.
Настойка из шиповника также позволяет убрать лишний жир из печени. Понадобится заварить в термосе 100 г шиповника в 0,5 литрах кипятка, смесь оставить до утра настаиваться. Пить потребуется по одному стакану перед едой в течение дня.
Полезную настойку удастся изготовить из сбора трав, в нём находятся цветки календулы, настурции, бархатцы, золототысячник. 2 ложки потребуется заварить в стакане горячей воды и настоять в течение получаса. После этого процедить и пить на тощий желудок.
Если из-за болезни ощущаются боли в жёлчном пузыре, то можно рассмотреть следующее лечение жирового гепатоза печени народными средствами. Избавиться от неприятных ощущений можно с использованием сбора, в его состав входят: кукурузные рыльца, шиповник и бессмертник. 50 г травяной смеси заварить в 500 мл закипяченной воды, средство следует оставить на 5 дней в тёмном месте. После этого настойку необходимо процедить и принимать по 100 мл перед завтраком, обедом и ужином.
Рецепт с расторопшей содержит листья берёзы, корневища одуванчика, крапивы и экстракт золотарника. С его помощью удастся полностью избавиться от жира в органе. Для этого понадобится заварить в горячей воде (250 мл) две столовые ложки смеси и подержать 15 минут. Пить средство необходимо равными порциями.
Улучшить желчный отток и устранить гепатоз помогут 5 ядер абрикоса, которые потребуется есть каждое утро на протяжении 2 недель. В них находится значительное количество витамина В15, отвечающего за функции печени.
При терапии заболевания в домашних условиях следует также использовать корни цикория. Принимать отвар необходимо по половине стакана за 30 минут до еды 3–4 раза в день. Примерно через неделю после начала терапии будет заметно улучшение самочувствия.
Устранить гепатоз поможет морковный фреш, который следует смешать с цельным молоком, нагретым до 70 градусов. Принимать средство нужно с утра на голодный желудок на протяжении 30 дней. В это время понадобится отказаться от употребления алкоголя и курение.
При комплексной терапии жировой дистрофии печени рекомендуется включить в рацион высушенные фрукты: каждое утро натощак стоит есть 15–30 г. Они активируют метаболизм, сжигая жиры.
Зеленые грецкие орехи
Если найти недозрелый продукт не удается, вы можете использовать и более доступный – очищенные ядра, которые продают в большинстве супермаркетов, но лекарственная ценность у них ниже. Принимают народное средство на основе грецких орехов и меда (желательно использовать светлый, в идеале майский и очень жидкий) на протяжении 1-2 месяцев, либо до полного излечения, поскольку вреда организму эта смесь не нанесет. Готовят ее следующим образом:
- Ядра грецких орехов промыть, слегка подсушить на теплой сковороде (не жарить!). Если вы купили цельные орехи, удалив скорлупу, уберите и тонкие перегородки.
- Смешайте 200 г орехов, растолченных в ступке, с 4-мя ст. л. меда, дайте постоять ночь под крышкой в стеклянной банке.
- Полученную кашицу следует употреблять в дозировке 1 ч. л./сутки. Утром или вечером – не принципиально, но обязательно между приемами пищи.

Лечение жирового гепатоза
Лечение жирового гепатоза печени может проводиться как амбулаторно, так и в условиях стационара, в гастроэнтерологическом отделении. Обязательным мероприятием является оценка алиментарного статуса и назначение диетотерапии. В отдельных ситуациях именно соблюдение диеты позволяет избавиться от опасного заболевания.
Суть диеты заключается, прежде всего, в ограничении потребления животных жиров до 100-100 г в сутки. Большое значение имеет включение в рацион продуктов, обогащенных необходимыми организму больного витаминами и микроэлементами.
При жировом гепатозе проводится преимущественно консервативная терапия. Она подразумевает применение липотропных препаратов, направленных на устранение жировой инфильтрации печени. В этом случае используют витамин В9, В6, В12, липоевую кислоту и эссенциальные фосфолипиды.
Чтобы уменьшить воздействие инсулинорезистентности, необходимо корректировать и тщательно следить за массой тела пациента. Даже незначительная потеря веса (5-10%) значительно улучшает его самочувствие, и благотворно сказывается на процессе углеводного и жирового метаболизма.
Минимальная недельная потеря веса составляет 400 г, максимальная – 700 г. Если допустить более быстрое снижение массы тела, это может не принести пользу, а только навредить, вызвав стремительное прогрессирование жирового гепатоза, развитие почечной недостаточности или образование камней в желчном пузыре, либо его протоках. Чтобы предотвратить появление конкрементов, прописываются препараты на основе урсодезоксихолевой кислоты.
Чтобы стимулировать процесс активного фосфорилирования в мышцах, которые способствуют утилизации жирных кислот, пациенту назначается курс ЛФК. Физические упражнения также помогают повысить чувствительность рецепторов к воздействию инсулина. Для устранения инсулинорезистентности проводится лечения медпрепаратами – тиазолидининдионами и бигуанидами.
Еще одним высокоэффективным направлением лечения при жировом гепатозе печени является гиполипидемическая терапия. Но о полной безопасности статинов при данном заболевании говорить нельзя, поскольку такие препараты сами способны разрушать печеночные клетки.
Чтобы нормализовать функции больного органа, назначаются гепатопротекторы. Целесообразным является применение витамина Е, урсодезоксихолевой кислоты, бетаина, таурина.
На сегодняшний день проводятся многочисленные исследования эффективности применения пентоксифиллина и блокаторов рецепторов ангиотензина для лечения гепатоза.
Лечение и диета
Специфического метода лечения гепатоза у женщин не существует, так как заболевание приводит к необратимым последствиям и проявляется в виде дистрофии здоровых клеток печени с постепенным замещением жировой тканью.
Лечение направлено на замедление патологического процесса, активизацию секреции желчи гепатоцитами, восстановление нормальных показателей работы печени, снижение интенсивности симптомов.
 Диета при гепатозе у женщин
Диета при гепатозе у женщин
Терапия проводится в амбулаторных или стационарных условиях, в зависимости от степени тяжести заболевания. Лечение осуществляется консервативными методами, для этого используют липотропные препараты, чье действие направлено на выведение избыточного жира из тканей. Такими свойствами характеризуются лекарственные средства на основе фолиевой кислоты, витаминов В12, В6.
Чаще всего гепатоз развивается у женщин с избыточной массой тела
При правильном лечении особое внимание уделяет коррекции веса. Больному назначается диета, при которой он худетт не более чем на 700 грамм в неделю
При более быстром похудании возможно развитие осложнений гепатоза и возникновение другой тяжелой сопутствующей патологии.
Среди физиотерапевтических процедур назначается лечебная физкультура, которая способствует сжиганию избыточного жира. Физическая активность увеличивает чувствительность к инсулину, вследствие чего активизируется выведение липидов.
Категорически запрещено употреблять жареную, копченую пищу, мясо и рыбу. Из рациона полностью исключаются любые алкогольные напитки.
Основа питания состоит из нежирных видов мяса, например куриных грудок, отварных или тушеных овощей, каш, супов. Такие продукты способствуют снижению количества жира в организме, нормализуют работу кишечника, устраняют признаки метеоризма. Суточная норма калорий составляет от 2000 до 2800. При этом питаться необходимо маленькими порциями 6-8 раз в день.
Лечение гепатоза у женщин представляет собой комплексный процесс, включающий прием назначенных медикаментов, соблюдение диеты, процедуры, направленные на сжигание избыточного жира.
Провоцирующие факторы
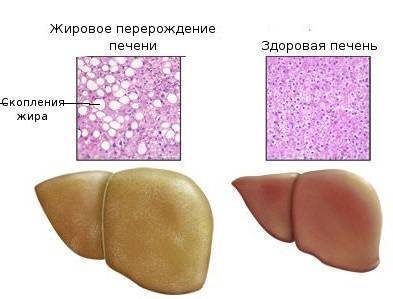
Жировой гепатоз печени представляет собой излишнее накопление жира в печеночных клетках, из-за которых возникает дистрофия ткани и перерождение гепатоцитов в жировые клетки. Помимо этого, происходит воспаление в печени, которое также негативно сказывается на состоянии здоровья
Болезнь развивается в несколько стадий, по этой причине важно своевременно распознать симптомы и начать лечение
Полезно знать, что именно приводит к развитию гепатоза. Патология часто возникает у людей, которые страдают от ожирения. Также в группу риска попадают граждане с алкогольной зависимостью и женщины в период беременности.
Есть и другие причины, которые приводят к развитию патологии:
- Проблемы с метаболизмом.
- Абсолютный отказ от белка животного происхождения.
- Употребление в пищу высокоуглеводных и жирных продуктов.
- Злоупотребление витамином A.
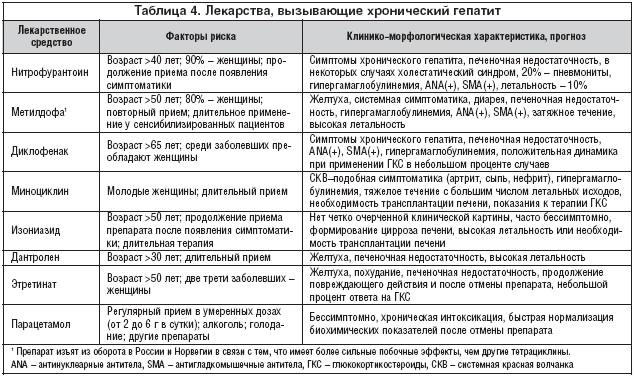
- Длительное лечение токсическими препаратами. Речь идёт о Кордарономе, Тетрациклине, а также Тамокефене и Дилтиаземоме.
- Недостаток в теле человека альфа-антитрипсина.
- Передозировка фосфором.
- Противовирусная терапия, которая проводится при СПИДе.
- Попадание внутрь тела бензина, а также пестицидов.
- Малоподвижный образ жизни. Он нередко способствует тому, что значительно ухудшается состояние печени.
Следует отметить, что достаточно часто к жировому гепатозу печени приводят различные заболевания
Именно поэтому важно убедиться в их отсутствии, если не хочется переживать об ухудшении самочувствия
Часто гепатоз возникает из-за следующих патологий:
Атеросклерозные изменения сосудов. Они нередко служат толчком для болезней различных органов.
Проблемы с эндокринной системой. Непосредственно дефицит тироксина приводят к гепатозу.
Сахарный диабет второго типа. В подобной ситуации следует позаботиться о том, чтобы не появились опасные осложнения.
Вирус папилломы человека.
Болезни желудочно-кишечного тракта. В этом случае можно порекомендовать следить за своим здоровьем, проводить профилактику патологий и правильно питаться.
Повышенное или пониженное давление. В обоих случаях можно наблюдать негативное воздействие на организм
По этой причине важно не допускать скачков артериального давления, если не хочется усугубить самочувствие.
По возможности необходимо избегать провоцирующих факторов, если не хочется ухудшить состояние организма. Жировой гепатоз является опасным состоянием, которой следует вовремя начинать лечить. В этом случае удастся избежать негативных последствий.
Принципы питания пациента
Для диабетиков с жировым гепатозом главное – контролировать уровень глюкозы. Принципам сбалансированного питания такие больные должны следовать по умолчанию.
Что это за принципы?
- Питание продуктами с высоким гликемическим индексом.
- Отказ от жирных мясных блюд, жареной пищи, копченостей, острых продуктов, алкоголя, пряностей, специй, майонеза, сладостей.
- Торты и джем, сгущенное молоко и пирожные: даже минимальный избыток потребления продуктов из этого ряда приведет к превращению углеводов в жиры и, как следствие, к усугублению опасного недуга.
- Также следует воздержаться от сдобных булочек и макарон.
- Приготовление еды на пару; продукты можно также запекать, тушить или варить.
- Увеличение приемов пищи до шести раз в день. Снижение в рационе количества углеводов и жиров.
- А вот белки диабетикам с жировым гепатозом необходимо употреблять в том же количестве, что и здоровым людям.
- Отказ от сахара в пользу рекомендованного врачом заменителя.
Типы гепатоза печени
В зависимости от момента возникновения можно выделить 2 типа гепатоза:
- Приобретенный.
- Наследственный.
Возникающие на протяжении жизни, приобретенные типы можно разделить на:
- токсический – результат токсического воздействия на печень отравляющих веществ;
- жировой гепатоз (стеатоз) – избыточное отложения жиров в печени, сопровождающееся липидной дистрофией гепатоцитов.
Причина наследственных гепатозных поражений – генетические нарушения:
- синдром Жильбера;
- болезнь Ротора;
- синдром Дабина-Джонсона.
Различают также типы жирового гепатоза в зависимости от зональности поражения органа:
- Диссеминированный очаговый – небольшие объемы липидов сконцентрированы в различных зонах печени. Протекает бессимптомно.
- Выраженный диссеминированный тип – объемные скопления жира в разных участках железы. Появляются симптомы.
- Зональный – липидное поражение различных участков долек железы.
- Диффузный тип – липиды равномерно скапливаются по всей площади печеночной дольки.
В зависимости от микроскопической картины стеатогепатоза выделяют:
- Мелкокапельный тип – не происходит повреждения структуры гепатоцитов.
- Крупнокапельный тип – структура печеночных клеток нарушена, наблюдается некроз.
Причины возникновения
Печень — орган, обладающий удивительной восстановительной способностью и огромными внутренними резервами, для поддержания жизни достаточно 1/7 ее массы. Печень долго может работать с повышенной нагрузкой, поскольку гепатоциты восстанавливаются, но у всего есть предел. И когда человек (особенно с раннего детства) нагружает печень избытком жиров, углеводов, усилителями вкусов, консервантами, пищевыми добавками, растительными жирами (пальмовым, кокосовым маслом) — печень не выдерживает колоссальную токсическую нагрузку и возникают ее заболевания.
Остальные причины возникновения:
- Любое токсическое поражение организма — любые отравления, прием некоторых лекарственных средств, наличие токсических веществ в воде, воздухе, пище, выбросы промышленных предприятий, пестициды в овощах, бытовая химия, вне зависимости от пути проникновения в организм — провоцируют жировой гепатоз печени.
- Такие заболевания, как сахарный диабет, повышенный уровень холестерина в крови (см. норма холестерина в крови) — маркеры наличия нарушения жирового обмена в печени. Кроме того, хронические гепатиты (особенно вирусный гепатит С), хронический панкреатит также сопровождается жировым гепатозом.
- Кислородная недостаточность при заболеваниях сердца, бронхов и легких приводит к гепатозу.
- Кроме этого жировые излишки в печени, как ни странно, могут образовываться и у худых людей, при дефиците в рационе питания белков (вегетарианцы), а также у тех, кто увлекается различными диетами, резко худеет (у заключенных «Освенцема» при дистрофии «кожа да кости», было высокое содержание в организме внутреннего жира).
При чрезмерном поступлении в печень липидов, в ее клетках оседают мелкие капельки жира, если это происходит редко, то гепатоциты успевают перерабатывать их и выводить жир, при частом и интенсивном поступлении липидов, происходит их накопление, а гепатоциты не справляются со своими функциями.
Такие капельки начинают растягивать клетки печени и происходит разрушение ее внутренней структуры, что приводит к задержке своевременного удаления токсинов, переработанных продуктов, при этом нарушается кровоснабжение и снижается поступление кислорода в ткани печени.
Прогрессирование такого состояния приводит к следующей стадии — гепатиту (воспалению печени), при гибели гепатоцитов (они замещаются соединительной тканью) развивается печеночная недостаточность и крайняя ее степень — цирроз.
Причины
Жировой гепатоз печени при отсутствии дополнительных осложнений не характеризуется воспалением тканей, а крепко связан со сбоем обмена веществ в клетках, отмиранием клеток и их рубцеванием. Врачи полагают, что заболевание многофакторное и развивается на фоне скопления нескольких предпосылок:
- наличие абдоминального ожирения, диагностируется простым замером обхвата талии: для женщин критическим значением является 80 см, для мужчин – 94 см;
- длительная гипергликемия (преимущественно на фоне сахарного диабета) и иные нарушения толерантности к глюкозе, инсулинрезистентность;
- частые повышения артериального давления, при которых верхняя граница систолитеческого составляет 130 ед. и более;
- снижение числа липопротеинов высокой плотности в плазме крови, рост уровня «вредного» холестерина;
- алкогольная зависимость.
Врачи не исключают повышения риска образования жира на печени у женщин, вынашивающих ребенка, поскольку в их организме под воздействием гормональных колебаний меняются и обменные процессы. На первое же место в числе причин развития жирового гепатоза выходят следующие внешние и внутренние факторы:
- гиподинамия;
- избыток в рационе жирной пищи, простых углеводов;
- профицит витамина А в организме;
- дефицит альфа-антитрипсина;
- длительная терапия противовирусными препаратами при лечении СПИДа, антибиотиками (особенно тетрациклинового ряда);
- исключение из меню источников животного белка;
- проблемы с метаболизмом;
- подагра;
- активный вирус папилломы;
- хронические патологии ЖКТ;
- гипертония/гипотония;
- дефицит тироксина и иные проблемы с эндокринной системой;
- подагра, атерокслероз.

Фитотерапия гепатоза
Средства растительного происхождения, особенно после разработки и получения препаратов из расторопши пятнистой, активно используются при жировом гепатозе.
Основные направления фитокоррекции жирового гепатоза
Торможение всасывания холестерина
действующие вещества: бета-ситостерины
аралия, арника, калина, кровохлебка, лопух, малина, мать-и-мачеха, облепиха, овес, одуванчик, ольха, ромашка, сушеница, чеснок
Угнетение синтеза холестерина и триглицеридов
действующие вещества: гликозиды
женьшень, элеутерококк
действующие вещества: лигнаны
заманиха, лимонник, манжетка, чага
действующие вещества: стероидные сапонины
астрагал, вереск, подорожник, репешок, якорцы
действующие вещества: тритерпеновые сапонины
аралия, боярышник, брусника, заманиха, зверобой, истод, каштан, мыльнянка, омела, ортосифон, толокнянка
действующие вещества: фенольные соединения
Г. А. Елизаветина и соавт. (2001) оценивали эффективность и переносимость галстены страдающими заболеваниями гепато-билиарной системы жировым гепатозом, хроническим гепатитом и холециститом. Галстену назначали в течение месяца по 10 капель 3 раза в день. Получен стойкий клинический эффект у 90% больных жировым гепатозом и хроническим гепатитом: уменьшение мезенхимального воспалительного синдрома и улучшение метаболизма печеночных клеток. Отмечено также нормализующее влияние галстены на моторную функцию билиарного тракта и улучшение желчеотделения у наблюдаемых больных. Отмечена хорошая переносимость препарата.
Рекомендуем следующую схему лечения жирового гепатоза.
Сбор (части):
зверобой, трава 3 подорожник, листья 3элеутерококк, корни 2 сушеница, трава 3ромашка, цветки 4бессмертник, цветки 2 репешок, трава 3
1 чайную ложку смеси растений залить 1 стаканом кипящей воды, настаивать 30 минут, затем процедить и принимать по 70 мл 3 раза в день перед едой (не подслащивать), и так в течение 1,5—2 месяцев.
- Сибектан по 2 таблетки 2 раза в день, и так в течение 4—8 недель.
- Экстракт родиолы по 20 капель утром и днем (добавлять в чай из трав).
- Рекицен-РД по 2 таблетки вечером, и так в течение 5 дней, затем 10-дневный перерыв.
- Суперантитокс по 1 капсуле 2 раза в день перед едой.
- Тюбаж печени и желчных путей еженедельно в 19.00 с вышеуказанным сбором.
Фитопрофилактика заключается в устранении причин, ведущих к экзогенному и эндогенному нарушению питания, в том числе введению в рацион пищевых волокон, переходе на раздельное питание, проведении фиторазгрузочного дня еженедельно (день яблочный, сливовый, персиковый, арбузный и проч.).
См. также:
- Поражение печени и токсичные вещества. Восстановление печени при помощи питания
- Очистка печени
- Жировая дистрофия печени
- Печени заболевания
- Гепатиты
← Предыдущая публикация –
Следующая публикация →
Поделиться ссылкой:
Лечение диетой
Простое употребление народных средств от жирового гепатоза печени, со слов врачей, дает слабый эффект, если не устранены факторы риска развития болезни, среди которых основополагающим является неправильный рацион питания. Диета – ключевое звено в терапии печеночного ожирения, и здесь есть несколько ключевых моментов:
- Запрещено резко сбрасывать вес, голодать – это не ускорит процесс выздоровления. Оптимальная потеря при наличии ожирения составляет 0,5 кг в неделю.
- Рекомендованное соотношение БЖУ – 1:1:4, но углеводы идут из злаковых и овощей/зелени. 25% жиров берут из растительных масел (оливковое), а больше половины белка носит животное происхождение (с минимальной жирностью – индейка, курица).
- Не допускайте переедания: при гепатозе важна дробность питания, чтобы уменьшить нагрузку на печень. Интервал между приемами пищи – 3 ч, порции маленькие.
- Соблюдайте режим: старайтесь кушать в одно и то же время (исключением являются перекусы), и откажитесь от еды за 3 ч до сна, чтобы печень отдыхала.
- В рацион обязательно включайте следующие продукты: рыба, овощные и молочные супы, морковь, капусту, крупяные каши – рисовую, гречневую и овсяную, обезжиренный творог. Разрешается 1 вареное яйцо в день, паровой омлет на белках, нежирный и несоленый сыр (Адыгейский).
- Готовьте на пару, либо варите – даже от запекания стоит отказаться.
Не существует универсального формата диеты для больного с гепатозом, поскольку меню определяется согласно клинической картине. В большинстве ситуаций гастроэнтерологи запрещают полностью животные жиры, простые углеводы (сладкое, мучное), консервированную пищу. Особенно опасны (и потому не допускаются):
- маргарин;
- майонез;
- бобовые;
- грибы;
- редис, помидоры;
- газированные и алкогольные напитки;
- жирные сыры и кисломолочные продукты;
- белый хлеб, сдоба;
- копчености;
- мясные субпродукты;
- кофе, какао;
- мясные бульоны.

Пример недельного меню
Используя представленный выше список запрещенных продуктов и основные рекомендации по питанию, можно самостоятельно составить рацион на неделю, в котором 3 основных приема пищи и 2-3 перекуса (зависит от длины вашего рабочего дня). Зачастую основой для этого меню выступает лечебный стол номер 5 по Певзнеру, но точный вид диета может получить только после общения больного с врачом. Приблизительный вариант недельного меню:
| Завтрак | Перекус | Обед | Перекус | Ужин | |
|---|---|---|---|---|---|
| Понедельник | Овсяная каша на воде с курагой, 1 ч. л. отрубей | Паровой омлет с зеленью, огурец | Бульон овощной, тефтели куриные паровые | Печеное яблоко с корицей | Салат из белокочанной капусты, огурцов и болгарского перца под оливковым маслом |
| Вторник | Гречневая каша со сливочным маслом, чай с молоком | Груша печеная с медом | Паровые котлеты из минтая со сладким перцем | Компот из чернослива, кураги и яблок без сахара | Творожное суфле (с белком без сахара) на пару с черникой |
| Среда | Яйцо вареное, паровая морковь, 40 г Адыгейского сыр | Кисель смородиновый | Щи со сметаной, но без мяса | Желе ягодное | Рисовая каша с тыквой и медом |
| Четверг | Рисовая каша на воде с изюмом | Яблоко печеное с нежирным творогом | Кабачково-морковные котлеты на пару с макаронами | Отвар шиповника, вареное яйцо | Треска паровая с цветной капустой |
| Пятница | Омлет на пару с кабачком и зеленью | Пюре яблочно-банановое | Тефтели из индейки с брокколи | Адыгейский сыр (40 г), хлебцы зерновые, зелень | Рисовый молочный суп |
| Суббота | Овсяная каша на воде с медом и грецким орехом | Сырники на пару с персиком | Камбала паровая с морковью и шпинатом | Тыквенно-яблочная запеканка | Овощной суп, вареное яйцо |
| Воскресенье | Гречневая каша с морковью и вареным яйцом | Творог обезжиренный с зеленью | Бульон овощной, отварное куриное филе | Тыквенно-морковный сок | Рисовый пудинг с яблоком |
Лечение гепатоза печени
Результат терапии жировой дистрофии печени во многом зависит от того, насколько эффективно идет лечение основного заболевания, в данном случае это сахарный диабет.
При гепатозе активно используются различные виды медикаментозных препаратов, физиопроцедуры; допускается применение народных средств (после согласования с врачом).
Для улучшения работы печени пациенту назначается препарат Уросан. По необходимости, его заменяют урсодезоксихолевой кислотой, либо другим аналогом. Оптимальная дневная дозировка лекарства назначается только лечащим врачом.
Эффективность лечения препаратом Уросан можно оценить при помощи анализов. Пациента регулярно направляют на биохимический анализ крови. Результаты помогают специалистам оценить динамику восстановительных процессов. Если восстановление проходит слишком медленно, принимается решение усилить эффект с помощью другого препарата – Гепатрал.
Для того чтобы нормализовать желчегонный процесс, пациенту рекомендуется принимать Хофитол или тыквенное масло. Также может помочь курс приема негазированной минеральной воды. Повторять курс можно до 4 раз в год.
Улучшить пищеварение помогает прием любых ферментных препаратов, например Эрмиталь или Мезим. Полезно во время лечения принимать Эссенциале – препарат, способствующий восстановлению функционирования печени.
Важное значение при лечении жировой дистрофии печени имеет питание. Основная задача больного диабетом – не допускать значительного повышения уровня глюкозы
Из рациона необходимо исключить все сладости. Крайне важно придерживаться принципов правильного питания.
При гепатозе пациентам рекомендуется диета №9. Она предполагает много ограничений, но остается возможность сформировать разнообразное и вкусное меню. Больному разрешается есть нежирное мясо (преимущественно птицу) и рыбу, свежие фрукты и овощи, хлеб из цельнозерновой муки, нежирные молочные продукты. Чтобы разнообразить меню можно использовать необычные рецепты для диабетиков в мультиварке.
Осложнения гепатоза у женщин
 Перерождение печение в цирроз
Перерождение печение в цирроз
Несмотря на то, что заболевание поражает ткани печени, негативному воздействию подвергаются все органы пищеварительной системы. Из-за выраженных печеночных проявлений, и в частности снижения секреции желчи, страдает желчный пузырь. Из-за застойного процесса происходит образование конкрементов, что в дальнейшем провоцирует желчнокаменную болезнь и холецистит.
В число других осложнений входят:
- Отягощение общих симптомов
- Дисбактериоз кишечника
- Острый панкреатит
- Развитие цирроза
- Дефицит основных нутриентов вследствие нарушения расщепления пищи
- Атеросклероз
- Варикозное расширение вен
- Существенное снижение иммунитета
Еще одно специфическое осложнение – гормональные нарушения. В дальнейшем они могут спровоцировать развитие опухолевых заболеваний органов репродуктивной системы, в том числе злокачественного характера.
Гепатоз у женщин становится причиной серьезных осложнений, что еще раз подчеркивает необходимость незамедлительного лечения.
Гепатоз – распространенное патологическое явление, которое встречается у женщин в любом возрасти. Своевременное выявление симптомов и выполнение рекомендаций врача значительно повышает вероятность выздоровления и исключает потенциальный риск тяжелых осложнений.
Читайте далее:
Хронический стеатогепатоз (гепатоз): причины, симптомы, лечение и прогноз
Жировой гепатоз печени – что это такое и чем его лечить?

Первые признаки и лечение алкогольного (токсического) гепатоза печени
УЗ-признаки гепатомегалии: эхокартина увеличения печени
Что такое жировой гепатоз 1, 2 и 3 степени
Диагностика
Схема комплексной диагностики при подозрении на жировой гепатоз печени включает в себя проведение:
- ультразвуковой диагностики, которая дает возможность уловить эхопризнаки патологического процесса и зафиксировать увеличение печени в размерах;
- компьютерной томографии, помогающей выявить зоны поражения тканей печени;
- магнитно-резонансной томографии;
- биопсии печени – забора образца печеночной ткани для дальнейшего исследования в лаборатории. Процедура болезненная, поэтому проводится только после предварительного введения обезболивающего препарата. Выявление жировых клеток в биоптате является абсолютным подтверждением предварительного диагноза.
Несмотря на высокую информативность биопсии, проводить ее в некоторых ситуациях нельзя. Касается это, прежде всего, пациентов с плохой свертываемостью крови, поэтому перед назначением диагностической процедуры обязательно выполняется исследование крови на свертываемость.

Степени
По мере накопления жира, жировой гепатоз печени подразделяют на три степени развития:
- Первая степень характеризуется небольшим накоплением клеток простых жиров. Если эти накопления отмечены в количестве нескольких очагов и между ними диагностируется большое расстояние, то это – диффузный жировой гепатоз.
- Вторая степень ставится в случае, когда объем жира в печени увеличивается, а также в строении органа появляются участки соединительной ткани.
- Самая тяжелая третья степень болезни отмечается, когда явно видны площади зарастания клеток печени соединительной тканью и большие отложения жира.